Système de santé : les enseignements de la comparaison de l’Allemagne, berceau de l’assurance maladie, et de la France
La France s’est inspirée du système allemand instauré à la fin du 19e siècle pour créer la Sécurité sociale. Quel est le bilan du suivi du modèle allemand par rapport à la situation de notre pays ? Un rapport de l’IRDES est riche d’enseignements alors que la Haute autorité de santé (HAS) appelle chez nous à un « puissant changement de logiciel »
C’est le chancelier Bismark en Allemagne qui a créé le modèle de sécurité sociale. L’IRDES, Institut de recherche et documentation en économie de la santé, en collaboration avec notamment la Drees, le ministère de la Santé, la Cnam (Caisse nationale de l’Assurance maladie) et l’OCDE, a publié en mars un rapport (signé par Sarah Minery et Zeynep Or) comparant les dépenses de santé des deux pays.
L’étude comparative aborde trois domaines de comparaison France/Allemagne des systèmes de santé : leur gouvernance, l’offre de soins et les dépenses en ville (rémunération médecins libéraux et leur typologie) , offre de soins et dépenses à l’hôpital (capacités hospitalières, effectifs soignants,…).
Structure du financement des dépenses courantes de santé et reste à charge des ménages (2021)
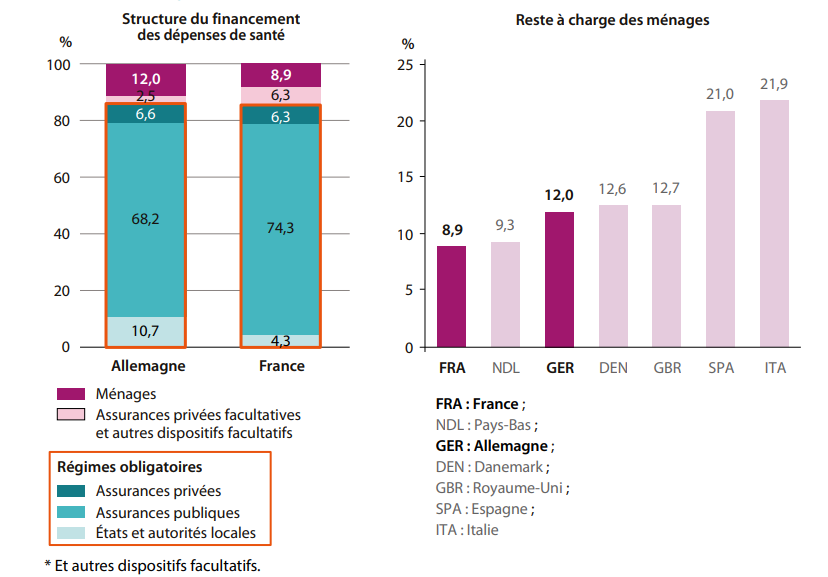
Similitudes France-Allemagne
Si notre système de santé est inspiré du modèle allemand, nos voisins d’outre-Rhin sont aussi au premier rang des dépenses de santé en Europe avec 489 milliards d’euros, soit 12,7 % du PIB, contre 12,1 % pour la France (données 2022).
La première similitude entre les deux pays, c’est le principe du financement des dépenses de santé : elles sont majoritairement prises en charge par l’État, avec en complément un système d’assurance santé privé. Quantitativement, dans les deux pays la prise en charge privée minoritaire est de l’ordre de 6 % seulement. En effet le financement est assuré par les assurances publiques, à plus de 74 % en France, contre un peu plus de 68 % en Allemagne. Il en résulte dans les deux pays le plus faible niveau en Europe de contribution des ménages à leurs propres frais de santé.
Installation des médecins régulée en Allemagne depuis 1993
Parmi les différences, outre une décentralisation de la gouvernance dans les régions (« Länder ») en Allemagne, sans surprise, l’installation des médecins est régulée au même titre que les autres professionnels de santé. En effet, la France fait figure d’exception ici avant son puissant corporatisme médical très introduit au Parlement qui lutte sans relâche via des syndicats qui bataillent farouchement et sans état d’âme pour la maintien de ses privilèges. Et ce, malgré les cruelles inégalités d’accès aux soins et les déserts médicaux.
Ainsi, dans les Länder allemands, des quotas sont définis, qui déterminent le nombre de médecins nécessaires par spécialité pour chaque zone géographique définie, en lien avec la densité de la population, sa structure d’âge, et le degré de morbidité. C’est la planification des besoins (Bedarfsplannung en allemand) qui est motrice, afin de garantir dans chaque zone géographique (dont le périmètre varie selon les spécialités et localisations) égal aux soins médicaux, qu’ils s’agissent de généralistes ou de spécialistes. Toute surdotation en médecins dans une zone gèle l’installation de nouveaux médecins dans ladite zone. Le critère essentiel est le ratio de médecins par habitant. Le cadre de la planification est défini de façon homogène au niveau fédéral par le G-BA (Comité mixte fédéral), qui va orienter la planification opérationnelle mise en œuvre par les associations de médecins en accord avec les caisses d’assurance maladie. Elles ont une certaine marge de latitude pour tenir compte des particularités locales et fédérales en matière de soins.
En médecine de ville, un système de licence d’exercice délivrée par spécialité permet également de réguler l’activité des médecins.
Le résultat de cette régulation d’installation des médecins est très bonne. Selon un rapport du G-BA de 2018, 99,8 % de la population pouvant atteindre un médecin généraliste en moins de dix minutes en voiture et 99 % de la population peut atteindre la plupart des médecins spécialistes en moins de 30 minutes de trajet. Le délai de consultation après la prise de rendez-vous dépasse rarement quelques jours.
Accès plus important aux soignants non médecins en Allemagne
Il n’y a là aucune surprise non plus, et toujours pour les mêmes raisons : le corporatisme médical français dans sa lutte pour ses privilèges de rester à tout prix un passage préalable obligé pour les patients. Le gouvernement a commencé à agir pour ouvrir le primo-accès aux soins et à la prescription médicale à d’autres professionnels de santé (pharmaciens) ou aux paramédicaux (infirmiers, kinésithérapeutes, orthophonistes,…), ce qui suscite levée de bouclier des médecins attaqués dans leur monopole. En Allemagne, les modes d’exercice de la médecine sont différents, et permettent d’éviter que les médecins soient un goulot d’étranglement qui asphyxie l’accès aux soins : le recours aux professionnels soignants non médicaux est facilité et par conséquent beaucoup plus important qu’en France.
À l’hôpital, l’Allemagne n’est pas en manque de lits, qui est en capacité excédentaire, alors qu’on en manque en France où beaucoup ont été fermés dans les décennies passées. Mais des lits sans soignants ne servent pas à grand chose, et dans les deux pays, on manque de soignants.
Répartition des médecins conventionnés entre les différentes formes de cabinet médical, par spécialité, en Allemagne (2021)
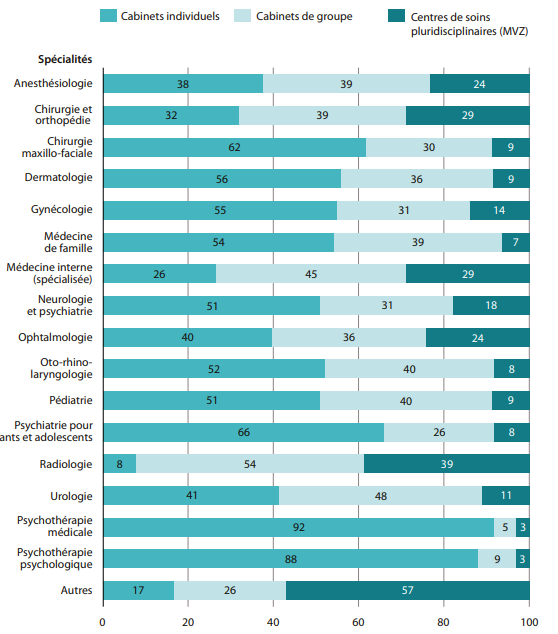
L’Allemagne on le sait, a plus l’esprit de groupe que les Français plus individualistes. En médecine, la proportion de cabinets d’exercice en groupe est significative par rapport à l’exercice individuel et on notera particulièrement l’existence de nombreux centres de soins pluridisciplinaires, les MVZ, qui permettent la dispensation de soins médicaux et paramédicaux regroupés autour des patients. On essaie en France de faire de même, mais uniquement sur une base volontaire et la HAS a rappelé récemment le succès de telles initiatives sans compromission de la qualité des soins.
Tarifs plus régulés en Allemagne
De même, s’agissant principalement d’argent public. aussi bien en ce qui concerne le paiement des études des médecins que leur rémunération tout au long de leur carrière, l’Allemagne régule plus les tarifs des praticiens spécialisés qu’en France. Rappelons que chez nous existe le secteur 2, qui permet aux médecins de pratiquer des honoraires libres. Il est fortement remis en cause et des associations de consommateurs comme UFC-Que Choisir prône sa disparition (tout comme la régulation de l’installation), ou a minima la fermeture de tout nouvelle inscription au secteur 2.
Secrétariat médical rare en Allemagne
En France, la plupart des médecins généralistes, soit 84 %, on un secrétariat médical, contre 5 % en Allemagne (en 2022). S
Front commun : Introduire des objectifs de qualité dans la rémunération
En France comme en Allemagne, on souhaite faire évoluer la rémunération des professions de santé essentiellement basés sur le paiement à l’acte. Cela favorise la quantité au détriment de la qualité, car la rémunération est proportionnelle au nombre de consultations. L’Allemagne a de l’avance sur la France, là aussi, car le contrôle de qualité y est développé et rigoureux, avec des sanctions à la clé (réduction d’honoraires, voire limitation ou interdiction d’exercice) en cas de problèmes de qualité des soins ambulatoires. Ce sont les associations de médecins elles-mêmes qui jouent les contrôleurs. Pour certaines prestations médicales, il faut une autorisation qualité, liée aux preuves de qualification suffisante, à la disposition de matériel adéquat et de qualité, ou encore de patientèle suffisante. Les caisses d’assurance maladie font de nombreux contrôles et vérifient la satisfaction des exigences de qualité. Mais ce n’est pas tout : les cabinets médicaux doivent mettre en place des systèmes de gestion de qualité (avec des procédures écrites), dont la nature et le respect sont contrôlés.
Science infuse est un service de presse en ligne agréé (n° 0324 x 94873) piloté par Citizen4Science, association à but non lucratif d’information et de médiation scientifique doté d’une Rédaction avec journalistes professionnels. Nous défendons farouchement notre indépendance. Nous existons grâce à vous, lecteurs. Pour nous soutenir, faites un don ponctuel ou mensuel.



