Vaccins anti Covid : quel bilan et perspectives après 2 ans d’existence ?
par la Rédaction avec Fabienne Blum
C’est sous le signe de la temporalité des connaissances scientifiques et de l’évolution imprévisible du virus SARS-CoV2 que se place cet article, donc avec de la nuance. Vous n’y trouverez pas de « Vrai ou Fake » dont s’accommode peu la science par nature évolutive. Cette revue ne se veut pas (du tout) exhaustive.
Covid-19, une lutte multifacette

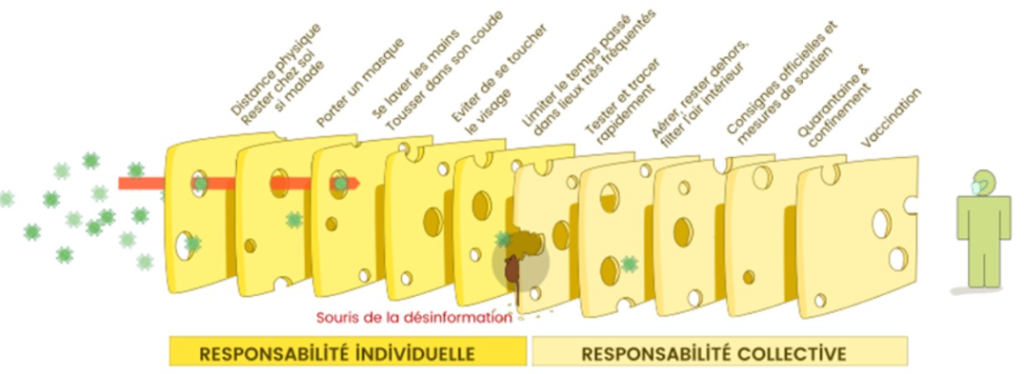
Tout d’abord, rappelons que la vaccination n’est qu’une facette de la lutte contre le Covid, même si elle est essentielle et de poids dans l’arsenal de lutte contre la pandémie. Ainsi la vaccination, associée aux mesures de distanciation sociale, port de masque, limitation des mouvements de population voire confinements aux moments de la circulation intensive du SARS-CoV2 ont permis de réduire fortement la transmission du virus. De fait, aujourd’hui dans les pays où la population a été très largement vaccinée avec les vaccins à ARNm et des mesures non vaccinales – dont médicaments curatifs – ont été prises, on est sorti de la situation de gestion d’urgence face à des pics épidémiques ingérables, à une gestion de flambées de moins en moins intenses. Pour ce qui est de la vaccination, elle peut désormais être planifiée plutôt que réactive dans l’urgence.
Le vaccin n’est pas la panacée face à une pandémie de virus respiratoire, car un seul type d’intervention n’est pas suffisant. En outre chaque type de mesure n’est pas parfaite et a ses limites : les trous, que l’on comble en combinant les mesures.
version française : Nathalie Clot, Inserm
Les 4 objectifs de l’OMS pour la vaccination anti-Covid
- Réduire au maximum les décès, les Covid graves, et la charge de la maladie en général en termes de morbidité ce qui inclut le Covid long.
- Limiter l’impact du Covid sur les systèmes de santé
- Limiter l’impact du Covid au niveau socio-économique
- Réduire les risques de nouveaux variants
Variants imprévisibles
On ne maîtrise par l’évolution du virus SARS-CoV2, aussi la suite des événements en termes de variants d’intérêt et en particulier de variants préoccupants susceptibles de modifier la transmissibilité, la virulence et la résistance aux vaccins est inconnue.
Néanmoins jusqu’ici, si on a été déçu par le manque de capacité des vaccins à empêcher la transmission, on a eu le bénéfice indéniable de la réduction très importante des hospitalisations et des formes graves et décès grâce à la vaccination. Cela est valable pour tous les variants qui se sont succédés jusqu’ici.
On estime que les vaccins en particulier à ARNm, grâce à leur disponibilité très précoce et leur efficacité ont pu éviter environ une vingtaine de millions de décès.
Durant les 2 premières années du SARS-CoV2, il a subi des mutations dangereuses puisqu’affectant la protéine spike qui permet au virus de s’accrocher à l’hôte, protéine spike qui est justement la cible des vaccins. Cette protéine est aussi ciblée par certains médicaments anti-Covid. Ces mutations dans des emplacements stratégiques du virus ont conduit a des variants décuplant la propagation du virus, en particulier Omicron et ses nombreuses sous-lignées, le plus récent et désormais le plus fréquent. Avec lui, la transmissibilité du SARS-CoV2 a fait un bond sachant que le phénomène est aussi associé à un échappement immunitaire (résistance au vaccin).
Après les sous-lignées omicron, fin 2022 sont arrivées la série des variants à préfixe « BQ ». En ce début 2023, ils semblent promettre d’être rapidement majoritaires. Il faudra adapter les vaccins.
Plateforme ARNm adaptable
On a quand même la chance d’avoir une plateforme technologique avec l’ARNm qui permet facilement l’adaptation aux nouveaux variants. Des vaccins adaptés sont ainsi utilisés pour les injections de rappel, avec succès. Ils combinent la souche SARS-CoV2 originale (de Wuhan, en Chine) et une sous-lignée du variant Omicron. On sait en outre que les rappels sont importants pour maintenir l’immunité acquise par vaccination, dont on s’est aperçu qu’elle est de courte durée (3 à 6 mois environ).
Impact sur la transmission mal connu
On espérait beaucoup au début et certaines études montraient un impact favorable sur la réduction de la transmission par les vaccins à ARNm. Mais voilà en vie réelle on s’est aperçu qu’il n’en était rien. C’est cela la science, surtout pour une maladie nouvelle avec des vaccins de technologie nouvelle. En pratique, les personnes vaccinées peuvent toujours être infectées par le virus et le transmettre.
En ce début 2023, il serait temps, maintenant que l’efficacité et la bonne tolérance des vaccins sont bien évaluées, de passer du temps sur la mesure d’impact de la vaccination sur la transmission. Pourquoi est-ce si important ? Parce qu’il y a des populations fragiles à risque de forme grave pour le Covid, comme les personnes atteintes de certaines maladies par exemple cardiaques et pulmonaires. et les immunodéprimés (qui sont atteintes de maladies auto-immunes ou prennent des traitement immunosuppresseurs pour d’autres pathologies comme les greffes ou le cancer, l’insuffisance rénale). Et ce d’autant que leur réponse immunitaire à la vaccination est plus faible que pour la population générale et donc les vaccins moins efficaces chez eux.
Hypothèses pour l’absence de protection contre la transmission
Pourquoi les vaccins ne préviennent-ils pas l’infection et la transmission ? Voilà une question scientifique à élucider. Une hypothèse est que si les vaccins anti-Covid induisent une bonne production d’anticorps contre la protéine spike, pour autant ils ne semblent pas être capables d’induire une immunité au niveau de la « porte d’entrée » habituelle du virus SARS-CoV2 dans les muqueuses et voies respiratoires supérieures. C’est une explication possible parmi d’autres, qui ne sont d’ailleurs pas exclusives les unes des autres. Par exemple, peut s’ajouter à cela le fait que les variants actuels sont beaucoup plus transmissibles que la souche de Wuhan. Peuvent également avoir un rôle les types de mutations sur la protéine spike des différents sous-variants : l’efficacité des anticorps n’est pas la même selon les souches. On l’a observé dans des études qui évaluent les titres d’anticorps neutralisants selon les variants. Au-delà de l’efficacité, la durée de la protection du vaccin est également variable selon le variant.
En cas de nouveau variant significatifs, et bien tous ces paramètres liés à l’efficacité et à la durée de protection devront être évalués à nouveau.
Mesure de la réponse immunitaire mal cernée
C’est un sujet dont ce sont emparés des « antivax » ou autres personnes mettant en doute l’efficacité des vaccins. Et bien à juste titre, il faut le reconnaître. Aujourd’hui, on n’a pas de méthode de mesure standard de la réponse immunitaire permettant de corréler de façon fiable le paramètre mesuré avec la réponse neutralisante protectrice effective des anticorps (exprimée en pourcentage), et la durée de cette protection. Voilà un sujet d’étude, et il y a des études là-dessus. Ce problème ne remet heureusement pas en question le fait que les vaccins contre le Covid-19 protègent les vaccinés contre les formes sévères de la maladie.
Inégalité géographique de couverture vaccinale et émoussement
On l’a vu très vite en 2020 dès que les vaccins ont été disponibles, avec les commandes aux fabricants de vaccins ARN m : les pays riches se sont réservés les stocks pour la prinovaccination ainsi que de nombreuses doses de rappels pour leurs populations. Les pays les moins riches n’ont pas eu accès aussi facilement au vaccin mais ce qui joue aussi c’est la défiance envers le vaccin, qui peut être très forte comme en Afrique et là, la disponibilité des doses ne résout pas ce problème.
Dans les pays riches, on voit, et c’est le cas en France, qu’il devient plus difficile d’obtenir que les gens fassent leurs rappels après en avoir fait deux. Il y a un émoussement de la motivation, que l’on note dans la population générale et parfois même chez les soignants.
Vers un vaccin anti-Covid universel ?
Après les premiers vaccins à ARNm monovalents fabriqués à partir de la souche d’origine de Wuhan, on est passé aux vaccins divalents Wuhan/Omicron. Avec les variants émergents et les souches BQ qui progressent vite, les vaccins multivalents vont arriver. Mais va-t-il falloir adapter sans cesse les formulations de vaccin anti-Covid, comme pour la grippe ? La recherche essaie de développer aussi des vaccins « universels » c’est-à-dire à formulation unique et fixe ciblant des zones de virus qui ne changent pas au fil du temps. C’est valable pour la grippe, et peut-être encore plus intéressant pour le SARS-CoV2 du fait de l’immunité de faible durée que procure le vaccin. Il faudra aussi chercher à améliorer l’immunité au niveau des muqueuses comme portée d’entrée privilégiée du virus, et étudier les interactions éventuelles entre les vaccins, à terme les rappels vaccinaux Covid co-administrés avec d’autres pourraient être une simplification et une voie vers une meilleure couverture. Du pain sur la planche.
Pour aller plus loin
Science infuse est un service de presse en ligne agréé (n° 0324 x 94873) piloté par Citizen4Science, association à but non lucratif d’information et de médiation scientifique doté d’une Rédaction avec journalistes professionnels. Nous défendons farouchement notre indépendance. Nous existons grâce à vous, lecteurs. Pour nous soutenir, faites un don ponctuel ou mensuel.