Démographie médicale : une pléthore de médecins en vue, toujours mal répartis
La publication de l’Atlas de la démographie médicale 2025 par l’Ordre des médecins met en lumière une augmentation soutenue du nombre de médecins en France, avec 241 255 praticiens en activité au 1er janvier 2025. Pourtant, les déserts médicaux persistent, et les projections d’un excédent médical d’ici 2040 interrogent la pertinence d’un système qui privilégie les acquis des médecins au détriment d’une régulation équitable. Analyse d’un paradoxe
L’Atlas 2025, publié le 27 mars 2025 par le Conseil nationla de l’Ordre des médecins, confirme une hausse de 1,7 % du nombre de médecins actifs par rapport à 2024, soit 3 955 praticiens supplémentaires. « Une hausse significative […], qui devrait s’accélérer dans les prochaines années » avec une effectif en hausse de 30 % en 2040 pour près de 320 000 médecins, selon le rapport. Le problème d’attractivité de la profession clamée par certains pour camper sur des privilèges ne tient donc pas la route.
Chiffres clés – Médecins en activité régulière au 1er janvier 2025
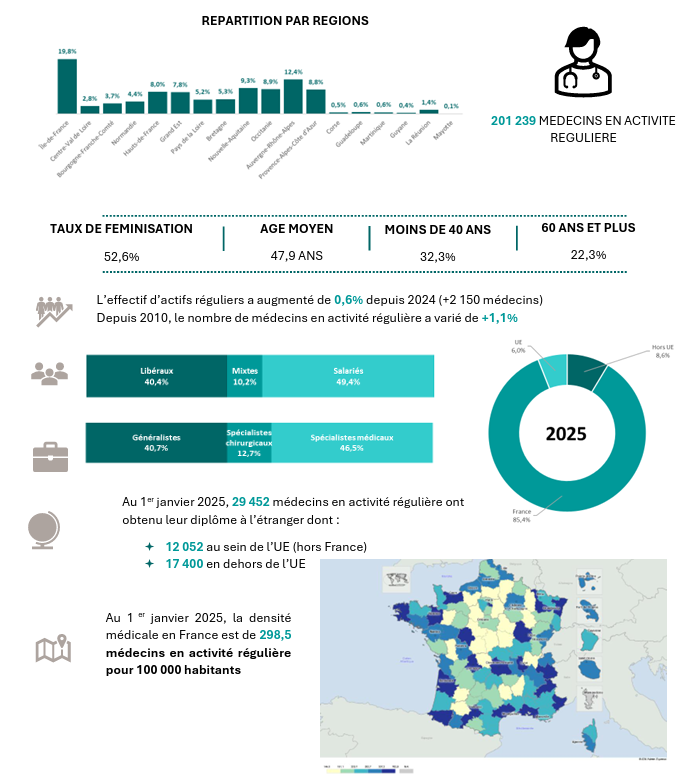
Une dynamique démographique en trompe-l’œil
Cette croissance démographique, à première vue rassurante, masque des failles structurelles. Si l’effectif global progresse, la répartition géographique et la spécialisation des médecins restent problématiques. Les départements ruraux, comme l’Indre (145,9 médecins pour 100 000 habitants) ou la Creuse (546,5 pour 100 000 habitants de plus de 65 ans), souffrent d’une pénurie chronique, tandis que les zones urbaines et littorales concentrent l’essentiel des praticiens. Cette inégalité, exacerbée par le vieillissement de la population, qui accroît les besoins de soins, met en lumière un système de santé incapable de répondre aux attentes d’un accès équitable aux soins.
Le cas particulier de la médecine générale libérale
L’Atlas souligne un déclin inquiétant de la médecine générale libérale, qui ne représente plus que 40,7 % des médecins en 2025, contre près de 50 % en 2010. Les jeunes praticiens, dont 58,2 % des moins de 40 ans optent pour le salariat, boudent l’exercice libéral. Cette érosion a des répercussions directes : les territoires ruraux, déjà sous-dotés, peinent à attirer des généralistes. Les projections de la DREES prévoient une baisse continue de la densité médicale standardisée jusqu’en 2032, malgré l’augmentation des effectifs, en raison d’une population vieillissante et de besoins de soins croissants. Ce paradoxe – plus de médecins, mais moins d’accès aux soins – interroge la pertinence des politiques actuelles
.
Bientôt trop de médecins ? Un débat mal posé
L’hypothèse d’une pléthore médicale soulevée par l’Ordre des médecins invite à une réflexion stratégique. Avec une croissance annuelle de 2 %, le nombre de médecins pourrait dépasser les besoins d’une population française stagnante d’ici 2044, selon l’INSEE. L’Académie de médecine va plus loin, estimant qu’une augmentation de 10 % des effectifs suffirait pour couvrir les besoins, et met en garde contre un surplus de praticiens d’ici 2035 si les formations s’intensifie.
Pourtant, ce débat sur la pléthore semble mal posé. L’enjeu n’est pas tant le nombre global de médecins que leur répartition et leur rôle. L’intelligence artificielle, les assistants médicaux et le transfert de tâches vers d’autres professionnels de santé (pharmaciens) et paramédicaux (infirmiers en particulier) pourraient réduire la charge des médecins, rendant inutile une formation massive. Par ailleurs, la liberté d’installation, un privilège historique, continue d’aggraver les déserts médicaux. On avance néanmoins sur ces deux aspects, à petit pas, le puissant lobby médical freinant en permanence l’attaque de son monopole et de ses privilèges.
Repenser le système : régulation et interprofessionnalité
Face à ces constats, une régulation s’impose. Le pharmacien est déjà impliqué dans la vaccination, le renouvellement de médicaments de prescriptions, le diagnostic, prescription et dispensation de médicaments pour certaines infections, le suivi de pathologies chroniques et la prévention pourrait prendre en charge beaucoup plus d’actes médicaux en tant que praticien de santé de proximité très accessible. Les infirmiers en pratique avancée devraient désengorger les cabinets, de même que l’accès direct aux kinésithérapeutes pour certains actes. Ces évolutions nécessitent de dépasser les corporatismes et d’investir dans la formation et l’activité interprofessionnelles, encore embryonnaire en France. La notion de médecin référent a été également remise en cause, elle permettrait l’accès direct aux médecins spécialistes.
Une régulation territoriale, à l’image de celle imposée à tous les autres professionnels de santé et paramédicaux, pourrait équilibrer la répartition des médecins. Elle est enfin prévue dans le projet de loi Garot contre les déserts médicaux, adoptée récemment à l’Assemblée nationale. Les régions dotées de CHU, comme l’Île-de-France ou PACA, attirent naturellement les praticiens, tandis que les zones rurales vieillissent sans relève. Une obligation d’exercice temporaire en zone sous-dotée pour les jeunes diplômés, comme le propose l’université de Toulouse avec des stages ruraux, pourrait aussi changer la donne
Vers une médecine collaborative et moderne
L’Atlas 2025 met en lumière un système de santé à la croisée des chemins. La hausse des effectifs médicaux est une opportunité, mais elle risque de se transformer en gâchis sans une réforme profonde. La liberté d’installation, héritage d’un corporatisme puissant, doit céder la place à une régulation au service de l’intérêt général. Le partage des tâches avec les pharmaciens et paramédicaux, couplé à une meilleure coordination ville-hôpital, est une nécessité pour répondre aux besoins d’une population vieillissante.
Plutôt que de craindre une pléthore médicale, il faut anticiper une médecine collaborative, où les médecins, libérés de tâches secondaires, se concentrent sur leur expertise. Sans ces ajustements, la France risque de voir coexister un excédent de médecins dans les métropoles et des déserts médicaux persistants ailleurs. La santé publique mérite mieux qu’un statu quo élitiste.
Image d’en-tête : Andrea pour Science infused
Science infuse est un service de presse en ligne agréé (n° 0329 X 94873) piloté par Citizen4Science, association à but non lucratif d’information et de médiation scientifique.
Non subventionné, notre média dépend entièrement de ses contributeurs pour continuer à informer, analyser, avec un angle souvent différent car farouchement indépendant. Pour nous soutenir, et soutenir la presse indépendante et sa pluralité, faites un don pour que notre section site d’actualité et d’analyse reste d’accès gratuit !
avec J’aime l’Info, partenaire de la presse en ligne indépendante



